Использование антидепрессантов у больных с воспалительными (ревматоидный артрит) и невоспалительными (синдром боли в нижней части спины) заболеваниями опорно-двигательного аппарата
Коршунов Н.И., Яльцева Н.В., Григорьева Е.А., Речкина Е.В.
Две группы заболеваний - болезни опорно-двигательного аппарата (ОДА) и психические расстройства - приобретают особую актуальность в силу их высокой распространенности, значительного экономического бремени для общества и чрезвычайно негативного влияния на качество жизни [1-7,9]. В 2010 г. заканчивается объявленная ВОЗ Декада болезней костей и суставов. За прошедшее десятилетие медицинское сообщество достигло определенных успехов в борьбе с патологией костно-мышечной системы, наиболее яркой демонстрацией чего является разработка и внедрение методов биологической терапии, а также достижения восстановительной хирургии [14-18].
Через 10 лет нас ждет неутешительный прогноз в отношение другой патологии - заявлено, что к 2020 г. существенно возрастет роль депрессивных расстройств как одних из лидеров по интегративной оценке бремени, которое несет общество. Учитывая, что доля лиц с депрессиями особенно высока среди людей с соматическими заболеваниями [8,10,12,13,20], можно предположить, что коморбидность заболеваний ОДА и депрессивных расстройств явятся одной из тех узловых проблем, решение которой уже сегодня имеет стратегическое значение.
Это можно предположить, исходя хотя бы из того, что и хроническая боль, которая является неотъемлемым спутником костно-суставной патологии, и депрессия имеют общий патогенетический механизм в виде дефекта серотониновой медиации [11,42], а также из-за накапливающихся данных о роли провоспалительных цитокинов в развитии депрессии [34-38,41,43]. Несмотря на ряд имеющихся работ по распространенности депрессий в общесоматичесчкой сети [21-26], неизученность многих вопросов, в частности коморбидности с наиболее часто встречающейся патологией ОДА в виде невоспалительных заболеваний (синдром хронической боли в нижней части спины - БНС), отсутствие четких организационных форм оказания этой помощи в условиях поликлиники, а также отсутствие убедительных данных о влиянии антидепрессантов на клинический эффект при заболеваниях суставов (и на этапе поликлиники, и на этапе стационара) не только с точки зрения психического статуса, но и собственно болезненных проявлений со стороны ОДА, послужили основанием для выполнения настоящей работы.
Углубленному клиническому анализу подверглись 212 пациентов с синдромом БНС и ревматоидным артритом (РА). Выраженность депрессивных расстройств оценивали с помощью шкалы Гамильтона. Больные разделены на 3 группы:
1. Основная группа - пациенты с ревматическими заболеваниями и коморбидными депрессивными расстройствами, прошедшие курс терапии антидепрессантами в течение 3 мес. (пациенты с синдромом БНС поликлиники - 51 и ревматологического стационара - 71, больные РА - 30). В качестве антидепрессантов использовались селективные ингибиторы обратного захвата серотонина - флуоксетин 20 мг/сут., сертралин 50 мг/сут. или селективный индуктор обратного захвата серотонина - тианептин (37,5 мг/сут.). Выбор антидепрессанта определялся психопатологической картиной заболевания, возрастом, настроенностью на лечение (что определяло кратность приема в сутки).
2. Группа сравнения - пациенты с ревматическими заболеваниями и коморбидными депрессивными расстройствами, отказавшиеся от терапии антидепрессантами (группа сравнения - 20 пациентов с синдромом БНС, главная группа сравнения - 20 больных РА).
3. Дополнительная группа сравнения - 20 больных РА без коморбидных депрессивных расстройств.
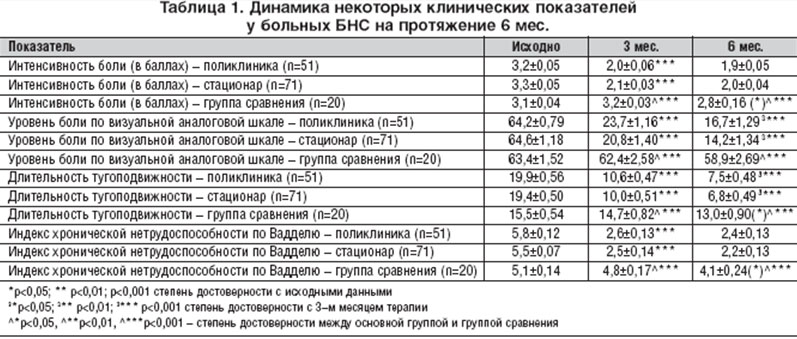
Пациенты основной группы и групп сравнения (БНС и РА соответственно) были сопоставимы по полу, возрасту, основным клиническим характеристикам ревматологической патологии, объему получаемой соматотропной терапии. Результаты работы представлены в таблице 1.
Анализ динамики соматических симптомов у пациентов БНС поликлиники (n=51), как видно из таблицы 1, в целом продемонстрировал улучшение как в основной, так и в группе сравнения. И было бы удивительным, если бы в группе сравнения не наблюдалось позитивных сдвигов: корректное лечение соматического заболевания должно в большинстве случаев сопровождаться клиническим эффектом. Однако обратим внимание, во-первых, насколько различается эта динамика в основной группе и группе сравнения и, во-вторых, насколько различна скорость наступления эффекта. В группе сравнения эта динамика минимальна: балльная оценка боли через 3 мес. остается прежней и снижается лишь к 6-му мес. - и то на 10% от исходной, динамика боли по ВАШ дает аналогичную картину, длительность утренней тугоподвижности спустя 3 и 6 мес. уменьшается соответственно на 5 и 6%, а индекс хронической нетрудоспособности по Вадделю на 6 и 19,5%.
Динамика этих клинических проявлений со стороны ОДА у лиц, лечившихся антидепрессантами, разительна: балльная оценка боли уже спустя 3 мес. снижается на 37,5%, а через 6 мес. уменьшается вдвое по сравнению с исходной. Динамика интенсивности боли в соответствии с ВАШ еще демонстративнее: снижаясь через 3 мес. на 63,1%, а через 6 мес. - на 74,0%, длительность тугоподвижности уменьшается соответственно на 46,7 и 62,3%, а величина индекса нетрудоспособности Вадделя - на 55,2 и 58,6%. Следовательно, сравнение этих групп пациентов показывает, что использование антидепрессантов достоверно (р<0,001) увеличивает и ускоряет эффект терапии у больных с синдромом БНС.
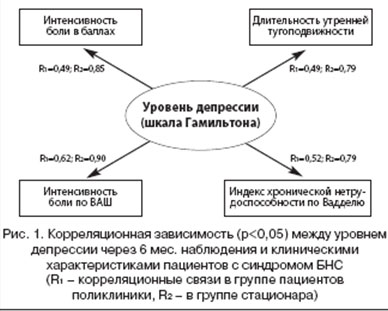
На поликлиническом контингенте больных с синдромом БНС с коморбидной депрессией спустя 6 мес. установлены связи уровня депрессии с выраженностью симптомов со стороны ОДА (рис. 1). Эти связи носят прямой характер: чем значительнее симптоматика со стороны ОДА, тем выше уровень депрессии; при меньшей интенсивности симптомов (болевого синдрома и функциональных возможностей) уровень депрессии достоверно ниже.
В исследование была включена группа пациентов с синдромом БНС и коморбидной депрессией (n=71), которые были госпитализированы в ревматологическое отделение. Несмотря на факт госпитализации, одним из поводов для которой послужила неэффективность терапии на поликлиническом этапе, клинические характеристики госпитализированных пациентов мало отличались от поликлинического контингента. Всем этим пациентам в терапию был включен антидепрессант сертралин 50 мг/сут., в течение 3 мес.
Как и в поликлинических условиях, больные с синдромом БНС получали НПВП, различные методы физиотерапии в соответствии с клинической картиной болезни. Можно предполагать, что динамика клинических показателей у госпитализированных больных (учитывая резистентность терапии на амбулаторном этапе) будет отличаться от динамики поликлинического контингента больных. Однако, не отличаясь существенно по исходным данным, они претерпевали практически те же изменения и с такой же скоростью. Так, оценка боли по ВАШ у этих пациентов спустя 3 мес. уменьшилась от исходной величины на 67,8%, а через 6 мес. - на 78,0%, длительность тугоподвижности через 3 и 6 мес. - на 48,5 и 65,0%, индекс хронической нетрудосопособности по Вадделю - на 55,5 и 60,0%. Тот факт, что больные БНС с наличием сосуществующей депрессии, леченные с использованием антидепрессантов как в условиях поликлиники, так и в условиях стационара, не отличаются по конечным результатам лечения, закономерно ставит вопрос об обоснованности госпитализации этих пациентов. По-видимому, своевременное назначение антидепрессантов уже на этапе поликлиники может иметь серьезное экономическое обоснование, позволив во многих случаях избежать затратного стационарного этапа.
Ревматоидный артрит (РА) - принципиально другая группа заболеваний ОДА. В отличие от преимущественно дистрофических заболеваний, каковым является синдром БНС, РА - это хроническое воспалительное заболевание неизвестной этиологии, характеризующееся деструктивным полиартритом и системным иммуновоспалительным поражением внутренних органов [14-17,19,30,39]. Психосоциальным аспектам болезни и вопросам соотношения РА и депрессии посвящено большое количество работ [27-29,31-33,40], однако в этих вопросах остается много неясного. Например, в связи с общностью клинических проявлений, которые трудно дифференцировать и среди которых очень ярко выступает утренний ритм суставного синдрома (а интенсивность и продолжительность утренней боли и скованности, как известно, являются признанными критериями активности степени РА), трудно верифицировать депрессивные расстройства и дать им характеристику в соответствии с современной классификацией. Одним из самых сложных, но чрезвычайно актуальных, имеющих важное практическое значение, является вопрос о возможностях и целесообразности психофармакологии у этих больных.
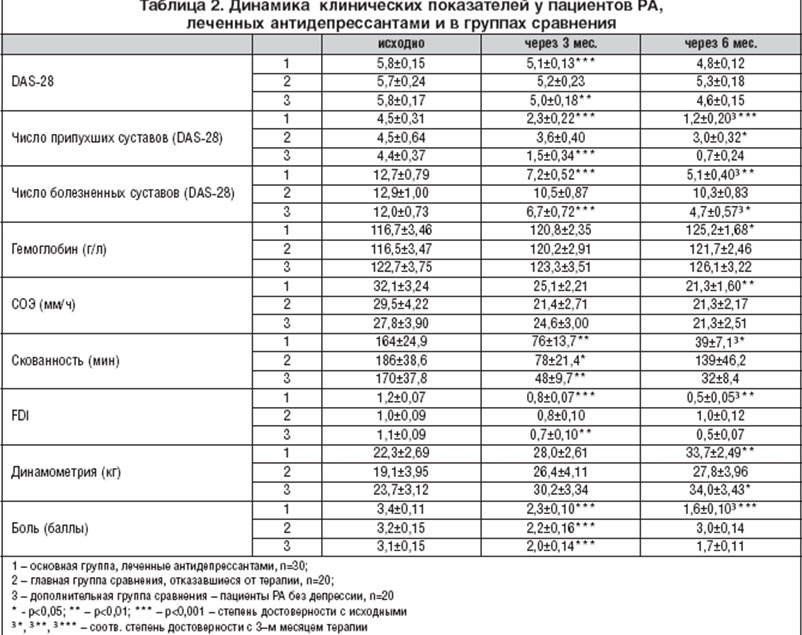
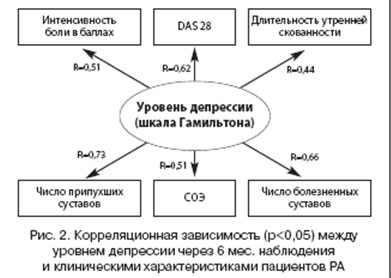
Как и у больных с дистрофическими заболеваниями ОДА, у больных РА обнаружена тесная связь соматических клинических проявлений с выраженностью уровня депрессии через 6 мес. наблюдения (табл. 2), что вновь подчеркивает тесные психосоматические и соматопсихические взаимоотношения: выше активность болезни - интенсивнее депрессия, выше уровень депрессии - выше степень активности. Отметим, что эти связи при РА, как иммуновоспалительном заболевании, достоверно прослеживаются не только по таким субъективным характеристикам, как боль, скованность в суставах, но и по характеристикам с привнесением объективного фактора (число припухших суставов, число болезненных суставов, DAS-28, Functional Disability Index - FDI) и даже по объективным лабораторным данным (СОЭ) (рис. 2).
Оценивая динамику клинических проявлений РА у больных основной и главной группы сравнения, можно сделать вывод о явном преимуществе назначения антидепрессантов. Безусловно, в целом и без них на фоне адекватной терапии основного заболевания мы достигаем улучшения состояния. Через 3 мес. и в главной группе сравнения мы видим достоверное уменьшение показателей интенсивности болевого синдрома, скованности. Но степень этой достоверности не столь высока, и, кроме того, у больных, не леченных антидепрессантами, мы не наблюдаем существенного повышения функциональных возможностей (по FDI), что зарегистрировано в основной группе.
Более того, спустя 6 мес. ситуация в основной и главной группе сравнения диаметрально противоположна: у пациентов, леченных антидепрессантами, наблюдается наращивание эффекта в отношении таких важных характеристик, как число припухших суставов, число болезненных суставов, длительность утренней скованности, функциональный индекс FDI, интенсивность боли в баллах, в то время, как в главной группе сравнения исчезают достоверные позитивные сдвиги, которые наблюдались в первые 3 мес., хотя все показатели все же лучше исходных, что дает основание клиницистам говорить об определенном успехе.
Весьма интересно сравнение результатов терапии в двух группах сравнения:
1) главная группа сравнения - с наличием коморбидной депрессии, отказавшиеся от лечения антидепрессантами, и
2) дополнительная группа - пациенты РА без коморбидной депрессии.
Анализируя рассматриваемые выше показатели на 3-м и 6-м мес. терапии, видно, что эффект более очевиден у больных без коморбидной депрессии (табл. 2). И хотя мы не видим в конечном итоге достоверного снижения лабораторных показателей даже к 6-му мес., у больных без депрессии наблюдается достоверная положительная динамика суставного синдрома к 3-му мес. наблюдения (число припухших суставов, число болезненных суставов, DAS-28, длительность утренней скованности, интенсивности боли, функциональный индекс FDI), а к 6-му мес. эта динамика продолжает улучшаться. Сравнивая результаты лечения больных РА с наличием депрессии, у которых применялись антидепрессанты, и больных, у которых не было депрессии, мы видим практически одинаковые результаты. Следовательно, их использование является оправданным и логично обоснованным, поскольку мы видим по результатам наблюдения в главной группе сравнения, что депрессия способствует развитию резистентности к стандартной терапии больных РА.
Заключение. Клиническая картина ревматических заболеваний (БНС и РА) значительно усложняется при наличии сопутствующих депрессивных расстройств и характеризуется полиморфизмом, значительной выраженностью соматовегетативных проявлений, большей интенсивностью боли. Расстройства депрессивного спектра оказывают негативное влияние на клинико-функциональное состояние ОДА. Установлена тесная однонаправленная связь клинических характеристик у пациентов БНС (интенсивность боли в баллах, длительность утренней тугоподвижности, индекс хронической нетрудоспособности по Вадделю) и РА (интенсивность боли, длительность скованности, число припухших и болезненных суставов, DAS 28, СОЭ) с уровнем депрессии. Включение в комплексное лечение пациентов с синдромом БНС и РА и коморбидными депрессивными расстройствами современных антидепрессантов способствует улучшению функционального состояния ОДА, что проявляется большим снижением интенсивности боли, утренней скованности и большим улучшением функциональных индексов, чем в группах сравнения без антидепрессантов.
Литература
1. Аведисова А.С., Т.Ю.Куликова, О.И.Михайлова. Безопасность и терапевтическая эффективность препарата Ладастен у больных с неврастенией и соматогенной астенией.// Психические расстройства в общей медицине. - 2009. - № 1. - С. 57 - 61.
2. Авруцкий Г.Я. Недува А.А. Лечение психически больных. М.: Медицина.- 1984. - 287 с.
3. Балабанова Р. М., Егорова О. Н. Мелоксикам - препарат выбора при лечении остеоартроза.// Русский медицинский журнал. - Т. 17. - № 7. - С. 492 - 494.
4. Балабанова Р.М., Полянская М. В. Ацеклофенак - нестероидный противовоспалительный препарат с патогенетическим механизмом действия при ревматических заболеваниях.// Consilium medicum. - 2008. - Т. 10. - № 7. - С. 129 - 133.
5. Голдберг Д., Хаксли П. Распространенные психические расстройства: Биосоциальная модель / Пер. с англ. - Киев: Сфера. - 1999. -117 с.
6. Доклад о состоянии здравоохранения в мире 2001. Психическое здоровье: Новое понимание, новая надежда. ВОЗ. - 2001. - 215 с.
7. Дробижев М.Ю., Добровольский А.В., Долецкий А.А. Кардиологические и психопатологические аспекты безопасности комбинированной кардио- и психотропной терапии// Психиатрия и психофармакотерапия.- 2005.- № 3.- С. 132-136.
8. Изнак А.Ф. Нейропластичность и нейропротекция в патогенезе депрессий// Обозрение психиатрии и медицинской психологии им.В.М.Бехтерева.- 2006.- № 3.- С. 7-12.
9. Кабанов М.М. Психосоциальная реабилитация и социальная психиатрия. - СПб. - 1998. - 256 с.
10. Коцюбинский А.П., Бутома Б.Г., Зайцев В.В. Стигматизация и дестигматизация при психических заболеваниях. // Социальная и клиническая психиатрия. - 1999. - № 3. - С. 9-14.
11. Мосолов С.Н. Клиническое применение современных антидепрессантов. - СПб. - 1995. - 568 с.
12. Мосолов С.Н. Тревожные и депрессивные расстройства: коморбидность и терапия.- М.- 2007.- 64 с.
13. Мюррей Дж. Психические расстройства. В кн.: Неврология. Под ред. М.Самуэльса. М., 1997. - С. 276 - 292.
14. Насонов Е.Л. Внедрение высоких медицинских технологий в ревматологии: проблемы и решения.// Научно-практическая ревматология. - 2008. - № 2. - С. 4 - 9.
15. Насонов Е.Л. Ревматоидный артрит как общемедицинская проблема.// Терапевтический архив. - 2004.- № .5 - С.5 - 7.
16. Насонов Е.Л. Фармакртерапия ревматоидного артрита - взгляд в XXI век. // Клиническая медицина. - 2005.- № 6.- С. 8 - 12.
17. Насонов Е.Л. Фармакотерапия ревматоидного артрита в эру генно-инженерных биологических препаратов.// Терапевтический архив.- 2009. - Т.79.- № 5. - С. 5 - 8.
18. Насонов Е.Л.Лечение ревматоидного артрита: современное состояние проблемы.//Русский медицинский журнал.- 2006.- Т.14.- № 8.- С. 573-577.
19. Насонова В.А., Фоломеева О.М. Медико-социальное значение XIII класса болезней для населения России.// Научно-практическая ревматология.- 2001. - № 1. - С. 7 - 11.
20. Райский В.А. Психотропные средства в клинике внутренних болезней. - М. - 1988. - 196 с.
21. Смулевич А.Б., Андрющенко А.В., Бескова Д.А. Новый подход к терапии неврастении и соматогенной астении (результаты многоцентрового исследования эффективности и безопасности Ладастена).// Психиатрия и психофармакотерапия. - 2009. - № 1.- С. 18 -26.
22. Смулевич А.Б., Дробижев М.Ю. Депрессии в общей медицине (определение, распространенность, клиника, лечение).// Сердце.- 2007.- № 5.- С. 272-276.
23. Смулевич А.Б., Дубницкая Э.Б., Дробижев М.Ю. и соавт. Депрессии и возможности их лечения в общемедицинской практике (предварительные результаты программы ПАРУС).// Психические расстройства в общей медицине. - 2007. - № 2. - С. 33 - 39.
24. Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю. Диагностика и фармакотерапия депрессий у соматически больных. Депрессии и коморбидные расстройства. - М. - 1997. - С. 250-260.
25. Топчий Н.В. Депрессивные расстройства в практике поликлинического Кафедра семейной медицины ММА им. И.М. Сеченова. - Москва №10. - 105 с.
26. Филатова Е.Г. Тревога в общесоматической практике.// Терапевтический архив.- 2007.- Т. 79.- № 5.- С. 72 - 78.
27. Abdel-Nasser AM, Ali EI. Determinants of sexual disability and dissatisfaction in female patients with rheumatoid arthritis.// Clin Rheumatol.- 2006.- Vol. 25. - № 5. - Р. 822 - 830.
28. Alishiri GH, Bayat N, Fathi Ashtiani A. et al. Logistic regression models for predicting physical and mental health-related quality of life in rheumatoid arthritis patients.// Mod. Rheumatol. - 2008. - Vol. 18. - № 6. - Р. 601- 608.
29. Bruce T.O. Comorbid depression in rheumatoid arthritis: pathophysiology and clinical implications.// Curr. Psychiatry Rep. - 2008. - Vol. 10. - № 3. - Р. 258 - 264.
30. Chong V.H., Wang C.L. Higher prevalence of gastrointestinal symptoms among patients with rheumatic disorders.// Singapore Med. J.- 2008. - Vol. 49. - № 5. - Р. 419 - 424.
31. Covic T., Adamson B., Spencer D. et al. A biopsychosocial model of pain and depression in rheumatoid arthritis: a 12-month longitudinal study.// Rheumatology.- 2003.- Vol. 42. - № 5.- Р. 1287 - 1294.
32. Covic T., Pallant J.F., Conaghan P.G. et al. A longitudinal evaluation of the Center for Epidemiologic Studies-Depression scale (CES-D) in a rheumatoid arthritis population using Rasch analysis.// Health Qual. Life Outcomes. - 2007. - Vol. 13. - № 5. - Р. 41.
33. Covic T, Pallant J.F., Tennant A. et al. Variability in depression prevalence in early rheumatoid arthritis: a comparison of the CES-D and HAD-D Scales.// Musculoskelet Disord. - 2009. - Vol. 7. - №10. - Р. 18.
34. Calcagni E, Elenkov I. Stress system activity, innate and T helper cytokines, and susceptibility to immune-related diseases.// Ann. NY Acad. Sci. - 2006. - Vol. 1069. - № 3. - Р. 62-76.
35. Capellino S., Straub R.H. Neuroendocrine immune pathways in chronic arthritis.// Best. Pract. Res. Clin. Rheumatol. - 2008. - Vol. 22. - № 2. - Р. 285 - 297.
36. Malemud C.J., Miller A.H. Pro-inflammatory cytokine-induced SAPK/MAPK and JAK/STAT in rheumatoid arthritis and the new anti-depression drugs.// Expert. Opin.Ther.Targets. - 2008. - Vol. 12. - № 2. - Р. 171 - 183.
37. O'Connor J.C., M.c.Cusker R.H., Strle K. et al. Regulation of IGF-I function by proinflammatory cytokines: at the interface of immunology and endocrinology.// Cell Immunol. - 2008. - Vol. 252. - № 2. - Р.91 - 110.
38. Schott K., Schaefer J.E., Richartz E. et al. Autoantibodies to serotonin in serum of patients with psychiatric disorders.//Psychiatry Res. - 2003. - Vol. 121. - № 11. - Р. 51 - 57.
39. Simon G.E., VonKorff M., Piccinelli M. еt al. An international study of the relation between somatic symptoms and depression.//N. Engl. J. Med.- 1999. - Vol. 341. - № 8. - Р. 1329 - 1335.
40. Sleath B., Chewning B., de Vellis B.M. et al. Communication about depression during rheumatoid arthritis patient visits.// Arthritis Rheum. - 2008. - Vol. 59. - № 2. - Р. 186 - 191.
41. Van Praag H.M. Serotonin precussors in treatment of depression.- in serotonin in biological psychiatry. NY Raven Press 1982.- Р. 259 - 286.
42. Yu B., Becnel J., Zerfaoui M. et al. Serotonin 5-hydroxytryptamine(2A) receptor activation suppresses tumor necrosis factor-alpha-induced inflammation with extraordinary potency.//J. Pharmacol Exp. Ther.-2008.- Vol. 327.- № 2.- Р. 316 - 323.
43. Zautra A.J., Yocum D.C., Villanueva I. et al. Immune activation and depression in women with rheumatoid arthritis.//J. Rheumatol.- 2004.- Vol. 31. -№ 7. - Р. 457 - 463.
ИСТОЧНИК РМЖ ТОМ 18, № 11













