Роль депрессии в хронизации дорсалгии: подходы к терапевтической коррекции
О. В. Воробьева Е. С. Акарачкова
Kafedra nervnykh bolezne? fakul'teta poslevuzovskogo professional'nogo obrazovaniia Moskovsko? meditsinsko? akademii im. I.M. Sechenova
В процессе наблюдения и лечения коаксилом 20 больных с хроническими дорсалгиями оценивали вклад депрессии в общую картину заболевания. Наряду с жалобами на длительные боли в спине у больных отмечался высокий уровень депрессии и тревоги, выявлялись нарушения сна, вегетативная дисфункция и выраженное снижение качества жизни. Использование психометрических тестов позволило выявить симптомы депрессии у 90% включенных пациентов. Все больные получили курс лечения коаксилом в дозе 12,5 мг 3 раза в день в течение 6 нед. Проведенная терапия позволила наряду со значительным уменьшением симптомов депрессии и тревоги достоверно уменьшить выраженность мышечной дисфункции и болевого синдрома. Уже на начальных этапах лечения отмечалась положительная динамика в отношении вегетативных дисфункций, нарушений сна и качества жизни. Результаты исследования подтверждают факт распространенности депрессии среди больных с хроническими дорсалгиями и негативного влияния последней на течение болевого синдрома. Продемонстрирована высокая эффективность и безопасность коаксила при лечении ассоциированной с хроническими болями в спине депрессии и его положительное влияние и на основной синдром.
Боли в спине - чрезвычайно распространенное страдание. Эпидемиологические данные свидетельствуют о том, что треть (28,4%) населения развитых стран в возрасте 20-69 лет страдает периодическими болями в спине и 84% переживает относительно длительный эпизод боли в спине хотя бы раз в течение жизни [5]. Денежные затраты на лечение боли в спине в три раза превышают затраты на лечение онкологических больных [7]. У большинства людей эпизоды боли в спине проходят в течение 1-2 нед. Хроническими же болями страдает 4-10% людей. Эта цифра кажется незначительной в сравнении с приведенными выше общими эпидемиологическими данными. Но в сравнении с таким распространенным хроническим неврологическим заболеванием, как эпилепсия, заболеваемость в популяции которой составляет 1%, она представляется огромной.В основе боли в спине у большинства пациентов лежат морфологические и функциональные изменения мышц и костного скелета.
Речь идет чаще всего о дегенеративных изменениях межпозвонковых дисков, тел позвонков и межпозвонковых фасеточных суставов (остеохондроз, спондилоартроз). Но четких прямых корреляций между выраженностью морфологических изменений и интенсивностью болевого синдрома, а также типом течения (неуклонное прогрессирование дегенеративных изменений позвоночника и его суставно-связочного аппарата или рецидивирующий болевой синдром) не прослеживается. Поэтому боль в спине рассматривается как сложный психопатофизиологический феномен, где собственно морфофункциональные мышечно-скелетные изменения играют роль предиспозиционного или запускающего фактора.
Часто боли в спине провоцируются и/или обостряются на фоне стрессорных факторов. Страдание пациента от боли включает как физический, так и поведенческий компоненты.
Выделяют следующие психосоциальные факторы, негативно влияющие на течение дорсалгии и способствующие ее хронизации и соответственно на эффективность реабилитационных мероприятий:
1) эмоциональный стресс в дебюте заболевания;
2) убежденность, что боль связана с условиями повседневного труда;
3) избегательное поведение и редукция активной позиции в стратегии преодоления конфликтных ситуаций (вторичная выгода от болезни);
4) ожидание, что боль в спине - проявление "опасного" заболевания и может быть причиной инвалидизации;
5) тенденция к депрессии и социальной зависимости.
Среди перечисленных факторов, способствующих хронизации дорсалгии, бесспорное первенство большинство исследователей отдают депрессии. Несмотря на клиническую значимость, депрессивные состояния у пациентов с болями в спине в большинстве случаев не выявляются и соответственно не лечатся. Такое положение во многом обусловлено недостаточной информированностью врачей общей практики о современных возможностях в диагностике и терапии депрессии.
В 2002 г. в России было проведено мультицентровое клинико-эпидемиологическое исследование депрессии в практике врачей в общесоматическом аспекте (программа КОМПАС) [2, 3]. Исследование было проведено в 35 городах Российской Федерации. Оно проводилось в медицинских учреждениях различного типа: поликлиниках, клинических больницах и госпиталях, городских, областных и республиканских диспансерах, клинических отделениях научно-исследовательских центров. В реализации программы приняли участие 800 врачей (терапевты, кардиологи, неврологи). Были получены эпидемиологические данные, которые показали, что среди пациентов с диагнозом "остеохондроз" распространенность расстройств депрессивного спектра составляет 50,3%.
Практически каждый второй пациент с болями в спине, которые требуют обращения к врачу, имеет "тенденцию к депрессии". Выраженное депрессивное состояние было выявлено у 28,3% больных остеохондрозом, обратившихся к неврологу, и у 25 и 27,6% больных, обратившихся к кардиологу и терапевту соответственно (различия в указанной частоте между неврологом и другими специалистами оказались статистически достоверными на уровне p<0,001).
Выявленные закономерности представляются весьма логичными, потому что выраженная депрессия обычно связана с длительным и интенсивным болевым синдромом, и такие пациенты чаще попадают в поле зрения невролога. Таким образом, проведенное исследование депрессии в общесоматической практике показало, что каждый второй пациент, обратившийся к врачу по поводу боли в спине, имеет фактор риска хронизации боли в виде тенденции к депрессии, а каждый третий - четвертый больной страдает выраженной депрессией.
Представленные данные закономерно поднимают следующий вопрос: в какой мере терапия депрессии способна влиять на проявления основного заболевания? Для его решения нами было проведено специальное исследование, построенное в терапевтическом аспекте путем использования антидепрессанта.Целью настоящего исследования было изучение влияния препарата коаксил на течение заболевания у пациентов с хроническими болями в спине.
В ходе исследования решались следующие задачи:
1) оценка клинических проявлений хронического болевого синдрома в спине до и после лечения коаксилом;
2) изучение влияния коаксила на психическую сферу;
3) исследование влияния препарата на выраженность болевого синдрома;
4) оценка эффективности препарата при лечении хронического болевого синдрома.Материал и методы
Наблюдали 20 пациентов с хроническими болями в спине.
Среди них было 7 мужчин и 13 женщин в возрасте от 20 до 65 лет (средний возраст 44,5 года). Средняя длительность заболевания составила 6,4 года (от 6 мес до 27 лет).Критерии включения пациентов в исследование были следующие: возраст от 16 до 60 лет; боли в спине длительностью более 3 мес; отсутствие непереносимости или повышенной чувствительности к коаксилу. Критерии исключения: прием ингибиторов МАО, непереносимость и повышенная чувствительность к отдельным компонентам коаксила.Пациенты обследовались 3 раза: до лечения, после 2- и 6-недельного курса терапии.Лечение коаксилом проводилось в течение 6 нед. Препарат назначался по схеме: по 1 таблетке (12,5 мг) 3 раза в день. Обследование больных включало: 1) оценку соматического и неврологического статуса, включая исследование вегетативных функций с помощью ряда анкет (анкеты сосудисто-вегетативной дистонии - СВД, субъективной оценки качества ночного сна, качества жизни); 2) пальпаторное исследование паравертебральных мышц и мышц плечевого и тазового поясов с выявлением триггерных точек; 3) исследование болевого синдрома с помощью визуально-аналоговой шкалы (ВАШ) и комплексного болевого опросника (КБО); 4) психологическое исследование по тесту Бека для депрессии и тесту Спилбергера на наличие личностной и реактивной тревоги. Проводилась также статистическая обработка материала.

Оценка эффективности лечения проводилась врачом с учетом клинических характеристик болевого синдрома (наличие и интенсивность боли), а также общего самочувствия и по самооценке состояния больных в градациях: "отличное", "хорошее", "удовлетворительное" и "плохое".РезультатыВ табл. 1 представлена частота факторов, провоцирующих и облегчающих боль в обследованной группе больных.Из нее видно, что наиболее часто боли провоцируются работой в неудобной позе, физическими нагрузками, резкими движениями, реже - усталостью и ездой на машине, еще реже - переменой погоды. Облегчали боль, как правило, анальгетики, миорелаксанты, изменение положения тела, гимнастика, ходьба, массаж болевых зон, реже - отдых и очень редко спазмолитики.Локализация боли отражена в табл. 2, из которой следует, что боль в пояснице была у 45% больных, в шее - у 15%, в груди - у 10%. Также отмечалось сочетание болевых зон: у 20% пациентов и в шее, и в грудном отделе, у 10% - в грудном и поясничном отделах. У незначительного количества пациентов боли иррадиировали в тазобедренный сустав (у 10%), в голову (5%), ноги (10%), плечевой сустав (15%). Боли носили в основном тупой, ноющий характер (у 70% больных), иногда они сочетались со стреляющей (20%) и сжимающей (10%) болями.При рентгенологическом исследовании у 30% больных не было выявлено резко выраженных патологических изменений, у 55% определялись признаки остеохондроза, у 15% - признаки остеохондроза сочетались с начальными проявлениями остеопороза.

Характеристика болевого синдрома и его локализация представлены в табл. 2 .По ВАШ интенсивность болевого синдрома характеризовалась как умеренная -5,65 (от 4 до 8) балла; мышечно-тонический синдром был выражен достаточно сильно - 7,3 (от 4 до 10) балла и преобладал в мышцах - разгибателях головы, лестничных, горизонтальной порции трапециевидной, большой грудной, паравертебральных в межлопаточной и поясничной областях, большой ягодичной мышцах.

Оценка болевого синдрома по КБО представлена в табл. 3 .Из табл. 3 видно, что интенсивность боли, влияние боли на жизнь были умеренными, уровень самоконтроля и поддержка значимого человека были достаточными, однако болевой синдром вызывал у пациентов выраженный аффективный дистресс. Наряду с жалобами на боли в спине пациенты предъявляли и частые вегетативные жалобы: на покраснение лица (45% больных), онемение пальцев кистей и стоп (50%), повышенную потливость (75%), перебои в работе сердца (55%), чувство нехватки воздуха (65%), дисфункцию желудочно-кишечного тракта (50%), головные боли (80%), быструю утомляемость, усталость (85%) и нарушения сна (100%). .

Симптомы депрессивного круга наблюдались у 55% пациентов, что позволило клинически диагностировать депрессию у этой категории больных. Психовегетативная характеристика пациентов представлена в табл. 4 .Как видно из табл. 4, пациенты характеризовались высокими уровнями депрессии, тревоги, нарушениями сна, вегетативными изменениями и выраженным снижением качества жизни. По уровню депрессии пациенты распределились следующим образом: отсутствие клинически значимой депрессии - 10% (меньше 9 баллов по шкале Бека), мягкая депрессия - 35% (от 10 до 15 баллов по шкале Бека), депрессия средней степени - 55% (свыше 15 баллов по шкале Бека).
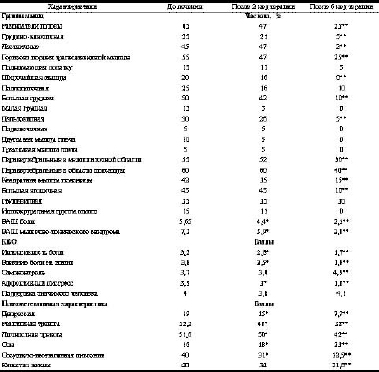
Таким образом, больные до лечения имели умеренно выраженные болевой и мышечно-тонический синдромы в сочетании с выраженными психовегетативными нарушениями.Обобщенные результаты лечения представлены в табл. 5 . Подавляющее большинство пациентов оценили эффективность коаксила на свое общее состояние как отличный (35%) и как хороший (50%). Только 15% пациентов считали эффект коаксила удовлетворительным и ни один пациент не отметил негативный эффект от приема коаксила.
Обсуждение
Представленный материал дает основание утверждать, что хроническая боль в спине не всегда связана со значительными морфологическими изменениями позвоночного столба. Треть обследованных нами пациентов с хронической болью в спине не имела значимых клинических изменений позвоночного столба. Вообще изменения позвоночника, связанные с возрастом, хорошо диагностируемые с помощью рентгенологического исследования, КТ и МРТ, весьма слабо коррелируют с болью и практически одинаково представлены у больных, страдающих периодическими болями в спине, и у лиц, не имеющих болевого синдрома.
Это положение распространяется и на грыжи диска. Сочетание боли с грыжей диска часто может быть случайным [6]. Напротив, 90% пациентов, основной жалобой которых были боли в спине, имели симптомы депрессии. Причем средний уровень депрессии составил 19 баллов по шкале самооценки депрессии Бека, что соответствует депрессии средней степени выраженности. Уровень тревоги также был достаточно высоким.
Возможно, мышечная дисфункция (патогенетический фактор, поддерживающий боли в спине) частично связана с тревогой. По крайней мере, мышечная дисфункция - облигатный соматический симптом тревоги. По клинической картине депрессия у обследованных нами пациентов соответствовала соматизированной депрессии (средний уровень вегетативной дисфункции по шкале СВД составил 40 баллов). Именно преимущественное протекание депрессии в атипичных, скрытых, маскированных (соматизированных) формах характерно для пациентов, обращающихся к интернистам [1, 4].
Массивная вегетативная дисфункция, скрывающая психические симптомы депрессии, затрудняет диагностику депрессии и осознание пациентом сущности заболевания. Это положение хорошо иллюстрирует настоящее исследование. Только у 55% пациентов наблюдались психические симптомы депрессии, а при дополнительном использовании психометрических тестов депрессия была диагностирована у 90% больных.Безусловным подтверждением негативного влияния депрессии на течение "боли в спине" являются результаты проведенного лечения. Курсовое лечение коаксилом привело к параллельной положительной динамике как психических симптомов тревоги и депрессии, так и выраженности мышечной дисфункции и болевого синдрома.
Через 6 нед регулярного приема коаксила в дозе 1 таблетка 3 раза в день уменьшились жалобы на покраснение лица, онемение пальцев, повышенную потливость, чувство нехватки воздуха, головные боли, утомляемость, нарушения сна. Перестали беспокоить ощущения перебоев в работе сердца. Интенсивность боли и выраженность мышечно-тонического синдрома достоверно снизились, особенно в мышцах-разгибателях головы, лестничных, горизонтальной порции трапециевидной мышцы, большой грудной, дельтовидной, паравертебральных, квадратной поясничной и большой ягодичной. Причем уже на начальных этапах лечения (после 2 нед лечения) отмечались достоверные снижения интенсивности боли, выраженности мышечно-тонического синдрома, уровня аффективного дистресса, депрессии, тревоги, вегетативных проявлений, улучшилось качество сна, что позволяет рассматривать коаксил как антидепрессант, проявляющий свою эффективность в ранний период лечения.
Улучшение качества жизни обследованной группы больных под влиянием антидепрессанта подтверждает известный факт, что именно депрессия, а не тяжесть соматического статуса и неврологического дефекта, определяет нарушение функционирования больного. Таким образом, подтверждено, что депрессия чрезвычайно распространена среди больных с хроническими болями в спине. Она негативно влияет на течение болевого синдрома, снижая качество жизни больного. Боли в спине ассоциированы с соматизированным проявлением депрессии и тревоги.
Ассоциированная с болями в спине депрессия эффективно лечится антидепрессантами, и такая терапия позволяет уменьшить интенсивность боли и улучшить общее состояние у пациентов. В настоящей работе это установлено в отношении коаксила, который положительно влиял как на проявления тревоги и депрессии, так и на выраженность мышечной дисфункции и болевого синдрома.
Литература
1. Вейн А.М., Вознесенская Т.Г. и др. Депрессия в неврологической практике. М 1998.
2. Воробьева О.В. Клинические особенности депрессии в общемедицинской практике (по результатам программы КОМПАС). Consilium Medicum 2004; 6: 2: 84-87.
3. Оганов Р.Г., Ольбинская Л.И., Смулевич А.Б. и др. Депрессии и расстройства депрессивного спектра в общемедицинской практике. Результаты программы КОМПАС. Кардиология 2004; 1: 48-54.
4. Смулевич А.Б. Депрессии в общемедицинской практике. М 2000.
5. Cassidy J.D., Carroll L.J., Cote P. The Saskatchewan health and back pain survey. The prevalence of low back pain and related disability in Saskatchewan adults. Spine 1998; 23(17): 1860-1866.
6. Jengen M.C., Brant-Zawadzki M.N., Obuchowski N. et al. Magnetic resonance imaging of the lumbal spine in people without baack pain. N Engl J Med 1994; 331: 69-73.
7. Neck and back pain: the scientific evidence of causes, diagnosis and treatment. Ed.: A. Nachemson, E. Jonsson. Philadelphia: Lippincott Williams and Wilkins 2000.
Источник Журнал неврологии и психиатрии им. С.С. Корсакова №8 | 2004













